
Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
Humán granulocita anaplazmózis
A cikk orvosi szakértője
Utolsó ellenőrzés: 12.07.2025
Az anaplazmózis fertőző betegség egy átvihető betegség, azaz vérszívó rovarok terjesztik. Ebben az esetben a betegséget ixodid kullancsok terjesztik, ugyanazok az ízeltlábúak, amelyek a kullancsencephalitis és a borreliosis fertőzését is terjeszthetik.
Az anaplazmózisnak polimorf tünetei és jellegzetes szezonalitása (főleg tavasz-nyár) van, amely a kullancsok természetes aktivitásának időszakaihoz kapcsolódik. A fertőzött személy nem terjeszti a fertőzést, így a vele való érintkezés nem veszélyes másokra. [ 1 ]
Járványtan
Az anaplazmózist először 1994-ben írta le Chen és munkatársai (J Clin Micro 1994; 32(3):589-595). Az anaplazmózis eseteit világszerte azonosították; az Egyesült Államokban leggyakrabban a felső középnyugaton és az északkeleten jelentik. A betegség aktivitását Észak-Európában és Délkelet-Ázsiában is jelentették.[ 2 ],[ 3 ],[ 4 ],[ 5 ]
Oroszországban az anaplazmózis kullancsokon keresztüli fertőzése 5-20%-ban fordul elő (az esetek túlnyomó többsége a Bajkál-vidéken és a Permi határterületen fordul elő). Fehéroroszországban a fertőzési arány 4 és 25% között mozog (a legmagasabb előfordulási arányt a Belovežszkaja Puscsa erdőiben regisztrálják). Ukrajnában és Lengyelországban az előfordulási arány megközelítőleg azonos - 23%. Az Egyesült Államokban a CDC-nek jelentett anaplazmózisos esetek száma folyamatosan nőtt a betegség nyilvántartásba vétele óta, a 2000-es 348 esetről a 2017-es csúcsra, az 5762 esetre. A 2018-ban jelentett esetek száma jelentősen alacsonyabb volt, de 2019-ben körülbelül 2017-re emelkedett 5655 esettel. [ 6 ]
Az anaplazmózist szezonalitás jellemzi, amely megfelel az ixodid kullancsok aktív időszakának. A fertőzések kiugrása tavasz közepétől nyárig, pontosabban áprilistól szeptember elejéig figyelhető meg. Az anaplazmózisok általában ugyanabban a zónában találhatók, mint a kullancsok által terjesztett más fertőzések, különösen a kórokozó borreliák. Megállapították, hogy egy ixodid kullancs egyszerre akár hét vírusos és mikrobiális betegség kórokozóját is hordozhatja. Ezért a betegség eseteinek több mint fele vegyes fertőzés - több fertőző kórokozó egyidejű elváltozása, ami jelentősen rontja a kóros folyamat kimenetelét. A legtöbb betegnél az anaplazmózist kullancsborreliózissal vagy encephalitisszel, vagy monocitikus ehrlichiózissal kombinálva észlelik. Az esetek több mint 80%-ában anaplazmózissal és borreliózissal való együttes fertőzés figyelhető meg.
Okoz anaplazmózis
A fertőző patológia kórokozója az anaplasma (teljes név Anaplasma phagocytophilum) - a legkisebb intracelluláris baktérium. Amikor bejut az emberi véráramba, behatol a granulocitákba, és a test minden pontjára terjed.
Természetes körülmények között az anaplasma gyakran megtelepszik egerek és patkányok testében, lakott területeken pedig kutyák, macskák, lovak és más állatok is megfertőződhetnek. Az emberre azonban nem jelentenek veszélyt: még ha egy fertőzött állat meg is harap, a fertőzés nem következik be. [ 7 ]
Az anaplazmózis kialakulásának veszélye az emberekre az ixodid kullancs támadása, mivel a harapás során nyálat választ ki a sebbe, amely anaplazmát tartalmaz.
Az anaplazmózist okozó baktériumok átmérője kisebb, mint 1 mikron. A rovar nyálnedvével együtt jutnak be a szisztémás véráramba. Amikor a kórokozó bejut a belső szervek szövetébe, gyulladásos folyamatot indít el. A baktériumok gyorsan szaporodni kezdenek, ami az immunrendszer elnyomásához és ennek következtében másodlagos fertőző betegségek - mikrobiális, vírusos vagy gombás - kialakulásához vezet.
A fő rezervoár a fehérlábú egér (Peromyscus leucopus); azonban számos vadon élő és háziasított emlőst azonosítottak rezervoárként. [ 8 ], [ 9 ] A kullancsok terjeszthetik a fertőzést vadon élő és haszonállatok, különösen patások, kutyák, rágcsálók és még a rendszeresen vándorló madarak között is, így elősegítve a kórokozó szélesebb körű terjedését. Az Anaplasma több hétig él az állatokban, ez idő alatt a korábban fertőzött rovarok terjedővé válnak.
Kockázati tényezők
A vérszívó kullancsok különféle fertőzéseket hordozhatnak. A legismertebbek a kullancsencephalitis és a borreliosis, és egy olyan kórokozót, mint az anaplasma, csak néhány évtizeddel ezelőtt izoláltak.
Az anaplazmózissal való fertőzés kockázata az adott területen található kullancsok teljes számától, a fertőzött rovarok százalékos arányától és az emberi viselkedéstől függ. A magas anaplazmózis-kockázatú területeken a veszély elsősorban azokat fenyegeti, akik erdőben, erdőtelepítési területeken és parkokban pihennek vagy dolgoznak - például a különleges kockázati kategóriákba tartoznak a vadászok, halászok, gombászok, erdészek, turisták, gazdálkodók, katonai személyzet stb.
Az ixodid kullancsok érzékenyek az éghajlatra: mérsékelt vagy bőséges páratartalmú, gyakori csapadékkal rendelkező, vagy bőséges bozótossal borított területeken élnek, ahol a páratartalom 80% körül tartható. A rovarok elsődlegesen a lombhullató és vegyes erdőket, tisztásokat, erdőssztyeppeket, parkokat, tereket és kerteket kedvelik. Az elmúlt években a vérszívó ízeltlábúak meglehetősen széles körben elterjedtek a hegyvidéki és északi régiókban. [ 10 ]
Pathogenezis
Az anaplazmózis akkor terjed, amikor egy kullancs vérszívás közben támad. A kullancsok környezetében a fertőzés a nőstényről az utódra terjed, ami a kórokozók folyamatos keringését okozza. Az anaplazma átvitelének kontakt útja (bőrkárosodáson keresztül), valamint emésztőrendszeri útja (tej, hús fogyasztása esetén) nem bizonyított.
Az emberek leginkább tavasszal és nyáron vannak kitéve a kullancstámadásoknak, amikor a rovarok aktivitása a csúcson van. A kullancsszezon kezdete az időjárási viszonyoktól függően változik. Ha a tavasz meleg és korai, akkor az ízeltlábúak március végére elkezdenek "vadászni", és a nyár második felére jelentősen megnő az aktivitásuk a nagy mennyiségű baktérium felhalmozódása miatt.
A rovarok szinte éjjel-nappal aktívak, de meleg, napsütéses időben a legnagyobb agresszivitásukat reggel nyolc és tizenegy óra között figyelik meg, majd fokozatosan csökken, és este öt és nyolc óra között ismét növekszik. Felhős időben a kullancsok napi aktivitása megközelítőleg azonos. Az aktivitás lassulása meleg időben és heves esőzések esetén figyelhető meg.
A vérszívó rovarok főként hatalmas, ritkábban kisebb erdőkben, erdősávokban és erdőssztyeppéken élnek. A kullancsok gyakoribbak nedves helyeken, erdei szakadékokban, bozótosokban, patakok és ösvények közelében. Városokban is élnek: folyók partján, természetvédelmi területeken, valamint parkokban és tereken, és 10 méter távolságból szaggal érzékelik az élőlények közeledtét.
A kullancs több fejlődési szakaszon megy keresztül: pete, lárva, nimfa, kifejlett egyed. Ahhoz, hogy minden szakasz normálisan lezajljon, melegvérű állat vérére van szükség, ezért a kullancs szorgalmasan keres „kenyérkeresőt”: lehet ez egy kisebb erdei állat vagy madár, valamint nagy állatok vagy haszonállatok. A vérszívás során a kullancs „megosztja” a baktériumokat az állattal, aminek eredményeként további fertőzési rezervoárrá válik. Egyfajta bakteriális keringés jön létre: a kullancstól az élőlényig, majd vissza a kullancshoz. Ezenkívül a baktériumsejtek a rovarról az utódokra is átterjedhetnek. [ 11 ]
Az emberek fertőzése kullancscsípésen keresztül történik. A kórokozó a megcsípett bőrön keresztül jut be az emberi szervezetbe, és behatol a véráramba, majd a különböző belső szervekbe, beleértve a távoliakat is, ami az anaplazmózis klinikai képét okozza.
Az Anaplasma a granulocitákat, elsősorban az érett neutrofileket „fertőzi meg”. A leukocita citoszol belsejében teljes bakteriális morulatelepek alakulnak ki. A fertőzés után a kórokozó behatol a sejtbe, szaporodni kezd a citoplazma vakuólumában, majd elhagyja a sejtet. A betegség kialakulásának kóros mechanizmusát a lép makrofágok, valamint a máj- és csontvelősejtek, a nyirokcsomók és más struktúrák károsodása kíséri, amelyeken belül gyulladásos reakció kezd kialakulni. A leukocita-károsodás és a gyulladásos folyamat kialakulása miatt a szervezet immunrendszere elnyomódik, ami nemcsak súlyosbítja a helyzetet, hanem hozzájárul bármilyen eredetű másodlagos fertőzés kialakulásához is. [ 12 ]
Tünetek anaplazmózis
Anaplazmózis esetén kiterjedt, változó súlyosságú tünetek figyelhetők meg, amelyek a betegség lefolyásának sajátosságaitól függenek. Az első jelek a látens inkubációs időszak végén jelentkeznek, amely több naptól több hétig (általában körülbelül két hétig) tart, ha attól a pillanattól számítjuk, hogy a baktérium bekerül az emberi véráramba. [ 13 ]
Enyhe esetekben a klinikai kép hasonló egy gyakori ARVI-hoz - akut légúti vírusfertőzéshez. A következő tünetek jellemzőek:
- az egészség éles romlása;
- a hőmérséklet emelkedése 38,5°C-ra;
- láz;
- erős gyengeségérzet;
- étvágytalanság, emésztési zavarok;
- fájdalom a fejben, az izmokban, az ízületekben;
- néha – fájdalom és szárazság érzése a torokban, köhögés, kellemetlen érzés a máj területén.
Mérsékelt esetekben a tünetek súlyossága nyilvánvalóbb. A fentiekhez a következő tünetek adódnak hozzá:
- szédülés és egyéb neurológiai tünetek;
- gyakori hányás;
- légzési nehézség;
- a napi diurézis csökkenése (anuria kialakulása lehetséges);
- lágy szövetek duzzanata;
- a szívverés lassulása, a vérnyomás csökkenése;
- kellemetlen érzés a máj területén.
Ha a beteg immunhiányban szenved, akkor ennek hátterében az anaplazmózis különösen súlyos. A következő tünetek jelentkeznek:
- tartósan emelkedett hőmérséklet, több hétig normalizálódás nélkül;
- kifejezett neurológiai tünetek, gyakran általános agykárosodás képével (károsodott tudatállapot - a letargiától a kómás állapotig), generalizált rohamok;
- fokozott vérzés, belső vérzés kialakulása (vér a székletben és a vizeletben, véres hányás);
- szívritmuszavarok.
A perifériás idegrendszer érintettségének tünetei közé tartozik a brachiális plexopátia, az agyidegbénulás, a demyelinizációs polyneuropátia és a kétoldali arcidegbénulás. A neurológiai funkciók helyreállása több hónapig is eltarthat.[ 14 ],[ 15 ],[ 16 ]
Első jelek
Közvetlenül az átlagosan 5-22 napig tartó inkubációs időszak után megjelennek az első tünetek:
- hirtelen hőmérséklet-emelkedés (lázas hőmérséklet);
- fejfájás;
- súlyos fáradtság, gyengeség;
- a diszpepszia különböző megnyilvánulásai: a hasi és a májterület fájdalmától a súlyos hányásig;
- csökkent vérnyomás, szédülés;
- fokozott izzadás.
Az olyan tünetek, mint a torokfájás és égő érzés, köhögés, nem minden betegnél fordulnak elő, de nem zárhatók ki. Amint látható, a klinikai kép nem specifikus, és inkább hasonlít bármilyen vírusos légúti fertőzésre, beleértve az influenzát is. Ezért nagy a valószínűsége a téves diagnózisnak. Anaplazmózis gyanúja merülhet fel, ha a beteg nemrégiben kullancscsípést jelez. [ 17 ]
Anaplazmózis egy gyermeknél
Ha felnőtteknél az anaplazmózist kullancscsípés útján terjedik, akkor gyermekeknél a fertőzés átvitelének egy másik módja is van - az anyától a magzatig. A betegséget magas láz, fejfájás és izomfájdalom, lassú szívverés és csökkent vérnyomás jellemzi.
Az anaplazmózis klinikai képét leggyakrabban közepesen súlyos vagy súlyos forma jellemzi, azonban az ilyen típusú progresszió főként a felnőtt betegekre jellemző. A gyermekek főként enyhe formában szenvednek a fertőző betegségben. Csak bizonyos esetekben alakul ki a gyermekeknél anicterikus hepatitisz fokozott transzamináz aktivitással. Még ritkábban figyelhető meg vesekárosodás hipoizosztenuria, proteinuria és eritrocituria kialakulásával, valamint a vér kreatinin- és karbamidszintjének emelkedésével. Elszigetelt esetekben a patológiát fertőző toxikus sokk, akut veseelégtelenség, akut légzési distressz szindróma és meningoencephalitis bonyolítja. [ 18 ]
A betegség kezelése gyermekkorban, valamint felnőtteknél is a doxiciklin szedésén alapul. Általánosan elfogadott, hogy ezt a gyógyszert 12 éves kortól írják fel gyermekeknek. Azonban voltak esetek a doxiciklinnel való korábbi kezelésre - különösen 3-4 éves kortól. Az adagot egyénileg választják ki.
Szakaszai
Az anaplazmózis három fejlődési szakaszban van: akut, szubklinikai és krónikus.
Az akut stádiumot magas hőmérséklet-ingadozás (40-41°C), hirtelen fogyás és gyengeség, nehézlégzéshez hasonló légszomj, megnagyobbodott nyirokcsomók, gennyes orrnyálkahártya-gyulladás és kötőhártya-gyulladás megjelenése, valamint megnagyobbodott lép jellemzi. Egyes betegeknél az agyhártya irritációja okozta fokozott érzékenység, valamint görcsrohamok, izomrángás, sokízületi gyulladás és agyidegbénulás jelentkezhet. [ 19 ]
Az akut stádium fokozatosan átalakul szubklinikai stádiumba, amelyben vérszegénység, trombocitopénia, leukopénia (egyes esetekben leukocitózis) figyelhető meg. Ezután, körülbelül 1,5-4 hónap elteltével (akár kezelés hiányában is), vagy felépülés, vagy a betegség következő, krónikus stádiuma következhet be. Jellemzői a vérszegénység, trombocitopénia, ödéma és másodlagos fertőző patológiák hozzáadása. [ 20 ]
Forms
A tünetek intenzitásától függően a következő anaplazmózis típusokat különböztetjük meg:
- látens, tünetmentes (szubklinikai);
- manifeszt (kifejezett).
A fertőző betegség súlyosságától függően enyhe, közepes és súlyos eseteket különböztetünk meg.
Ezenkívül különbséget tesznek a vérlemezke- és a granulocitás anaplazmózis között, azonban a vérlemezke-károsodás csak az állatgyógyászatban jellemző, mivel főként macskáknál és kutyáknál fordul elő. [ 21 ]
Az anaplazma nemcsak emberekben, hanem kutyákban, tehenekben, lovakban és más állatfajokban is kórokozó. Az embereknél a kullancs által terjesztett anaplazmózis szinte bárhol előfordulhat a világon, mivel a betegség hordozói - a kullancsok - mind európai, mind ázsiai országokban élnek.
A szarvasmarhák és más haszonállatok anaplazmózisa egy régóta ismert betegség, amelyet először a 18. században írtak le: akkoriban kullancsláznak nevezték, és főként kecskéket, borjakat és juhokat érintett. A granulocitás anaplazmózis létezését lovakban hivatalosan 1969-ben, kutyákban pedig 1982-ben erősítették meg. [ 22 ] A kullancsok mellett a bögölyök, a csípős legyek, a szúnyogok, a juhvérszívók és a fekete legyek is hordozói lehetnek a fertőzésnek.
A juhok és más haszonállatok anaplazmózisa a következő kezdeti tünetekkel nyilvánul meg:
- hirtelen hőmérséklet-emelkedés;
- a nyálkahártyák sárgulása a véráramban lévő felesleges bilirubin miatt;
- légzési nehézség, nehézlégzés, hipoxia jelei;
- szapora szívverés;
- gyors fogyás;
- étvágytalanság;
- apátia, letargia;
- emésztési zavarok;
- a tejhozam csökkenése;
- ödéma (lebernyeg és végtagok);
- köhögés.
Az állatok fertőzését gyakran étkezési zavarok határozzák meg. Így a beteg egyedek a károsodott anyagcsere miatt megpróbálják megkóstolni és rágni az ehetetlen tárgyakat. Az anyagcserezavar, az oxidációs-redukciós folyamatok elnyomása a vérképzés zavarához, a vér hemoglobinszintjének csökkenéséhez és hipoxia kialakulásához vezet. A mérgezés gyulladásos reakciók kialakulásával jár, ödéma és vérzés figyelhető meg. A helyes diagnózis és a kezelés időben történő elrendelése döntő szerepet játszik a patológia prognózisában. [ 23 ]
Jelentős számú, nemcsak házi, hanem vadon élő állat is szolgálhat az anaplazmózis kórokozójának tartályaként. Ugyanakkor a kutyák, macskák és maguk az emberek is véletlen gazdaszervezetek, amelyek nem játszanak szerepet a fertőzés más élőlényekre való átterjedésében.
A macskáknál előforduló anaplazmózis a legritkább – csak elszigetelt esetekben fordul elő. Az állatok könnyen elfáradnak, hajlamosak kerülni mindenféle tevékenységet, többnyire pihennek, és gyakorlatilag nem esznek. Gyakran sárgaság is kialakul.
A kutyák anaplazmózisának nincsenek specifikus tünetei. Levertség, láz, máj- és lépmegnagyobbodás, sántaság jelentkezik. Állatoknál köhögés, hányás és hasmenés is előfordult. Érdemes megjegyezni, hogy Észak-Amerikában a patológia túlnyomórészt enyhe lefolyású, míg európai országokban gyakran halálos kimenetelű is előfordulhat.
A legtöbb állat esetében az anaplazmózis prognózisa kedvező, feltéve, hogy az antibiotikum-terápiát időben alkalmazzák. A vérkép a terápia kezdetétől számított 2 héten belül stabilizálódik. Kutyák és macskák esetében halálos kimenetelű eseteket nem írtak le. A patológia összetettebb lefolyása figyelhető meg kombinált fertőzés esetén, amikor az anaplazma más, kullancscsípés során terjedő kórokozókkal kombinálódik. [ 24 ]
Komplikációk és következmények
Ha egy anaplazmózisban szenvedő beteg nem fordul orvoshoz, vagy a kezelést kezdetben helytelenül írják fel, a szövődmények kockázata jelentősen megnő. Sajnos ez elég gyakran előfordul, és a rickettsiális fertőzés helyett a beteget akut légúti vírusfertőzés, influenza vagy akut hörghurut miatt kezdik kezelni. [ 25 ]
Fontos megérteni, hogy a fertőző betegségek szövődményei valóban veszélyesek lehetnek, mivel gyakran súlyos következményekkel járnak, sőt a beteg halálához is vezethetnek. A leggyakoribb szövődmények közé tartoznak a következők:
- monoinfekció;
- veseelégtelenség;
- központi idegrendszeri károsodás;
- szívelégtelenség, szívizomgyulladás;
- tüdő aspergillózis, légzési elégtelenség;
- fertőző toxikus sokk;
- atipikus tüdőgyulladás;
- koagulopátia, belső vérzés;
- agyhártyagyulladás.
Ezek a leggyakoribb, de nem minden ismert következmény, amely az anaplazmózis következtében kialakulhat. Természetesen vannak esetek a betegség spontán felépülésével, ami jellemző a jó és erős immunitással rendelkező emberekre. Ha azonban az immunvédelem károsodott – például, ha valaki nemrég beteg volt, krónikus betegségekben szenved, immunszuppresszív terápiát kapott, vagy műtéten esett át –, akkor a szövődmények kialakulása ilyen betegnél több mint valószínű. [ 26 ]
A legkedvezőtlenebb kimenetel a beteg halála lehet többszörös szervkárosodás következtében.
Diagnostics anaplazmózis
Az anaplazmózis diagnosztizálásában fontos szerepet játszik az epidemiológiai anamnézis összegyűjtése. Az orvosnak figyelmet kell fordítania olyan pillanatokra, mint a kullancscsípések, a beteg fertőző endémiás régióban való tartózkodása, az elmúlt hónapban tett erdő- és erdei parklátogatásai. A megszerzett epidemiológiai információk a meglévő tünetekkel kombinálva segítenek eligazodni és a helyes irányba diagnosztikát végezni. A vérkép változásai további segítséget nyújtanak, de a fő diagnosztikai momentum a laboratóriumi vizsgálat.
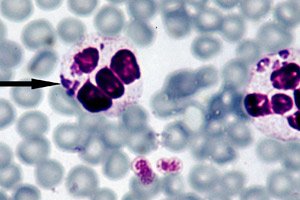
Az anaplazmózis diagnosztizálásának leghatékonyabb módjának a direkt sötétlátóterű mikroszkópiát tekintik, amelynek lényege az embrionális struktúrák - morulák - vizualizálása a neutrofilekben, Romanovsky-Giemsa festékkel festett vékony vérkenet fénymikroszkópos vizsgálata során. A látható morula a baktériumok bejuttatása után körülbelül a harmadik és a hetedik nap között alakul ki. Ennek a viszonylag egyszerű kutatási módszernek van egy bizonyos hátránya is, mivel alacsony anaplazmaszint esetén a vérben nem mutat elegendő hatékonyságot. [ 27 ]
Az általános klinikai vizsgálatok, és különösen a teljes vérkép, leukopéniát mutatnak a leukocita-képlet balra eltolódásával, az ESR mérsékelt emelkedésével. Sok betegnél vérszegénység és pancitopénia is fennáll.
Az általános vizeletvizsgálat hipoizostenuriát, hematuriát és proteinuriát mutat.
A vér biokémiája a májfunkciós vizsgálatok (AST, ALT), az LDH fokozott aktivitását, a karbamid, a kreatinin és a C-reaktív protein szintjének emelkedését jelzi.
Az anaplazmózis elleni antitesteket szerológiai reakciómódszerrel (ELISA) határozzák meg. A diagnosztika a bakteriális antigénekkel szembeni specifikus antitestek titerének dinamikájának meghatározásán alapul. A kezdeti IgM antitestek a betegség tizenegyedik napjától jelennek meg, és a 12. és 17. nap között érik el a csúcsértéküket. Ezután számuk csökken. Az IgG antitestek már a fertőző folyamat első napján kimutathatók: koncentrációjuk fokozatosan növekszik, és a csúcsérték 37-39. napon jelentkezik. [ 28 ]
Az anaplazmózis PCR-vizsgálata a második leggyakoribb közvetlen diagnosztikai módszer az anaplazma DNS kimutatására. A PCR-analízishez szükséges bioanyag vérplazma, leukocita frakció és agy-gerincvelői folyadék. A kullancs vizsgálata is lehetséges, ha van ilyen.
Az instrumentális diagnosztika a következő eljárásokat foglalja magában:
- A tüdő röntgenvizsgálata (hörghurut vagy tüdőgyulladás képe, megnagyobbodott nyirokcsomók);
- elektrokardiográfia (a vezetési zavar képe);
- hasi szervek ultrahangvizsgálata (megnagyobbodott máj, diffúz módon megváltozott májszövet).
Megkülönböztető diagnózis
A különféle endemikus rickettsiák differenciálását a klinikai és epidemiológiai tünetek figyelembevételével végzik. Fontos figyelmet fordítani a legtöbb endemikus rickettsiózisra jellemző epidemiológiai adatokra (endémiás gócba való bejutás, szezonalitás, kullancsfertőzések stb.), valamint az olyan tünetekre, mint az elsődleges támadás hiánya, a nyirokcsomók regionális megnagyobbodása és a kiütések hiánya.
Bizonyos esetekben az anaplazmózis hasonlíthat a mérsékelt lefolyású járványos tífuszhoz, valamint a Bril-kór enyhe formájához. Tífusz esetén a neurológiai tünetek kifejezettebbek, rózsaszerű-petechiális kiütések jelentkeznek, Chiari-Avtsyn és Govorov-Godelier tünetek, tachycardia, Rosenberg-enantéma stb. [ 29 ]
Fontos időben megkülönböztetni az anaplazmózist az influenzától és az ARVI-tól. Influenza esetén a lázas időszak rövid (3-4 nap), a fejfájás a felső és az idősek tájékán koncentrálódik. Megfázásos tünetek jelentkeznek (köhögés, orrfolyás), a máj nem megnagyobbodik.
Egy másik differenciálódást igénylő betegség a leptospirózis. A kóros állapotot a vádli izmainak súlyos fájdalma, szkleritisz, szapora szívverés és neutrofil leukocitózis jellemzi. A súlyos leptospirózist a szklerák és a bőr sárgasága, agyhártya-szindróma, valamint a serózus agyhártyagyulladás típusú agy-gerincvelői folyadékváltozások jellemzik. A diagnózist a véráramban és a vizeletben kimutatott leptospirózis, valamint a pozitív agglutinációs és lízisreakció alapján állítják fel.
A dengue-lázat kéthullámú hőmérsékleti görbe, súlyos ízületi fájdalom, tipikus járásváltozások és kezdeti tachycardia jellemzi. A második hullámmal viszkető kiütés jelenik meg, majd hámlás következik be. A diagnózis a vírus izolálásán alapul.
A brucellózist hullámzó láz, erős izzadás, vándorló ízületi és izomfájdalom, mikropolyadenitis jellemzi, amely a mozgásszervi, az ideg- és az urogenitális rendszer későbbi károsodását okozza. [ 30 ]
Az ehrlichiózis és az anaplazmózis két rickettsiális fertőzés, amelyek klinikai lefolyásukban sok hasonlóságot mutatnak. A betegségek gyakran akut módon kezdődnek, mint egy akut vírusfertőzés. A nem specifikus tünetek közé tartozik a hőemelkedés hidegrázással, gyengeséggel, izomfájdalommal, hányingerrel és hányással, köhögéssel és fejfájással. Az ehrlichiózissal ellentétben, amelyet a végtagokon és a törzsön megjelenő papuláris vagy petechiális elemek jellemeznek, az anaplazmózis nem jellemző.
Mind az anaplazmózis, mind az ehrlichiózis szövődményei lehetnek a disszeminált intravaszkuláris koaguláció, a többszervi elégtelenség, a görcsös szindróma és a kómás állapot kialakulása. Mindkét betegség összetett lefolyású fertőzésként van besorolva, amely immunhiányos betegeknél fokozott halálozási kockázattal jár. A fertőző folyamat kialakulása különösen veszélyes azoknál a betegeknél, akik korábban immunszuppresszív kezelést kaptak, lépműtéten estek át, vagy HIV-fertőzött betegeknél.
Az anaplazmózis vagy ehrlichiózis diagnosztizálásában a szerológiai tesztek és a PCR játsszák a fő differenciáló szerepet. A citoplazmatikus zárványok monocitákban (ehrlichiózis esetén) vagy granulocitákban (anaplazmózis esetén) mutathatók ki.
A borreliózis és az anaplazmózis közös endémiás előfordulással rendelkezik, egy ixodid kullancs csípése után alakul ki, de ezeknek a fertőzéseknek a klinikai képe eltérő. Borreliózis esetén a csípés helyén lokális bőrgyulladásos reakció figyelhető meg, amelyet kullancs által terjesztett erythema migransnak neveznek, bár a betegség erythematózus lefolyása is lehetséges. Ahogy a borrelia az egész testben terjed, a mozgásszervi rendszer, az ideg- és szív-érrendszer, valamint a bőr is érintett. Sántaság, levertség és szívműködési zavar jellemző. A fertőzés után körülbelül hat hónappal súlyos ízületi károsodás lép fel, és az idegrendszer is szenved. A diagnosztika ELISA, PCR és immunoblot módszerek alkalmazására redukálódik. [ 31 ]
Ki kapcsolódni?
Kezelés anaplazmózis
Az anaplazmózis fő kezelése az antibiotikum-terápia. A baktériumok érzékenyek a tetraciklin típusú antibakteriális gyógyszerekre, ezért a választás gyakran a doxiciklinre esik, amelyet a betegek szájon át, naponta kétszer 100 mg-ot szednek. A kezelés időtartama 10 naptól három hétig tart. [ 32 ]
A tetraciklin gyógyszerek mellett az anaplasma érzékeny az amfenikolokra, különösen a levomicetinre. Ennek az antibiotikumnak a használatát azonban a szakemberek nem javasolják, ami a gyógyszer kifejezett mellékhatásaival jár: a kezelés során a betegeknél granulocitopénia, leukopénia és thrombocytopenia alakul ki. [ 33 ]
A terhesség és szoptatás alatt álló női betegeknek amoxicillint vagy védett penicillineket írnak fel egyedi adagokban.
Ha a kullancscsípés után három napon belül antibiotikumot írnak fel, akkor egy rövidített terápiát végeznek - egy hétig. Ha később orvoshoz fordul, a teljes kezelési rendet alkalmazzák.
Ezenkívül tüneti terápiát is végeznek, amelynek során a következő gyógyszercsoportokat lehet felírni:
- nem szteroid gyulladáscsökkentő gyógyszerek;
- májvédők;
- multivitamin termékek;
- lázcsillapítók;
- fájdalomcsillapítók;
- gyógyszerek a légzőszervi, szív- és érrendszeri, valamint idegrendszeri egyidejű rendellenességek korrekciójára.
A terápia klinikai hatékonyságát az eredmények alapján értékelik: a pozitív jelek közé tartozik a tünetek súlyosságának csökkenése és eltűnése, a laboratóriumi és műszeres vizsgálatokban a rendellenességek dinamikájának normalizálódása, valamint az anaplasma elleni specifikus antitestek titerének változása. Szükség esetén a gyógyszereket lecserélik, és ismételt kezelést írnak elő.
Gyógyszerek
Az anaplazmózis leggyakoribb kezelési módjai a következők:
- Doxiciklin vagy oldható analógja, Unidox Solutab – 100 mg naponta kétszer;
- Amoxicillin (amennyiben szükséges, vagy ha a Doxycycline nem alkalmazható) – 500 mg naponta háromszor;
- Súlyos anaplazmózis esetén az optimális gyógyszer a ceftriaxon, napi egyszeri 2 g intravénás adagolásban.
Alternatív antibiotikumként a penicillin készítmények, a második és harmadik generációs cefalosporinok, valamint a makrolidok is szóba jöhetnek.
Mivel az anaplazmózis antibiotikumainak alkalmazása általában hosszú távú, az ilyen terápia következményei nagyon eltérőek lehetnek: leggyakrabban a mellékhatások emésztési zavarokban, bőrkiütésekben jelentkeznek. A kezelés befejezése után szükségszerűen intézkedéseket kell előírni az ilyen következmények kiküszöbölésére és az emésztőrendszer megfelelő működésének helyreállítására.
Az antibiotikum-terápia leggyakoribb következménye a bélrendszeri diszbakteriózis, amely az antibakteriális gyógyszerek mind a kórokozó mikroorganizmusokra, mind a szervezet természetes mikroflórájára gyakorolt nyomasztó hatása következtében alakul ki. Az ilyen mikroflóra helyreállításához az orvos probiotikumokat és eubiotikumokat ír fel.
A diszbakteriózis mellett a hosszan tartó antibiotikum-terápia is hozzájárulhat a gombás fertőzések kialakulásához. Például gyakran kialakul a szájüregi és hüvelyi kandidózis.
Egy másik lehetséges mellékhatás az allergia, amely lehet korlátozott (kiütés, orrnyálkahártya-gyulladás) vagy összetett (anafilaxiás sokk, Quincke ödéma). Az ilyen állapotok a gyógyszer azonnali abbahagyását (cseréjét) és sürgősségi allergiaellenes intézkedéseket igényelnek antihisztaminok és glükokortikoidok alkalmazásával.
Az antibiotikum-terápia mellett tüneti gyógyszereket is felírnak. Így magas hőmérséklet, súlyos mérgezés esetén méregtelenítő oldatokat, ödéma esetén kiszáradást, ideggyulladás, ízületi gyulladás és ízületi fájdalom esetén nem szteroid gyulladáscsökkentőket és fizioterápiát alkalmaznak. Szív- és érrendszeri károsodásban szenvedő betegeknek naponta háromszor 500 mg Asparkamot vagy Panangint, naponta négyszer 200 mg Riboxint írnak fel.
Immunhiányos állapot észlelése esetén a Timalin napi 10-30 mg-os dózisban javallt két héten keresztül. Autoimmun manifesztációban szenvedő betegeknél - például visszatérő ízületi gyulladás esetén - a Delagil napi 250 mg-os dózisban ajánlott nem szteroid gyulladáscsökkentőkkel kombinálva.
A vitaminterápia C- és E-vitamint tartalmazó gyógyszerek alkalmazását foglalja magában.
Ezenkívül a kezelési rendbe vaszkuláris szereket (nikotinsav, Complamin) is beletartoznak. Az antibakteriális gyógyszerek központi idegrendszerbe való behatolásának megkönnyítése érdekében a betegek Euphyllint, glükózoldatot, valamint az agyi keringés optimalizálására szolgáló gyógyszereket és nootropikumokat (Piracetam, Cinnarizin) kapnak.
A betegség krónikus formáiban immunkorrekciós kezelést írnak elő.
Megelőzés
Az anaplazmózis hordozói a földön élnek, de akár 0,7 m magas fűre és bokrokra is felmászhatnak, és ott várhatják a potenciális hordozót. A kullancs támadását gyakorlatilag nem érzi az ember, ezért az emberek gyakran nem figyelnek a csípésre.
Megelőző célból ajánlott rovarok ellen védő ruházatot viselni, és szükség esetén speciális riasztószereket használni. Minden séta után (különösen az erdőben) ellenőrizni kell az egész testet: ha kullancsot találunk, azonnal el kell távolítani. Az eltávolítási eljárást csipesszel vagy hegyes fogóval végezzük, az ízeltlábút a lehető legközelebb fogva a bőrfelszínhez. Nagyon óvatosan, rázással és csavarással kell kihúzni, ügyelve arra, hogy a kullancs testének részei ne váljanak le, és ne maradjanak a sebben. A fertőzés megelőzése érdekében fontos, hogy a beavatkozás végén a megcsípett területet fertőtlenítőszerrel kezeljük.
Bármely, akár rövid erdei tartózkodás után is, ellenőrizni kell a bőrt, és nem csak a látható helyeken: elengedhetetlen a bőrredők ellenőrzése is, mivel a rovarok gyakran a test magas páratartalmú területeit kedvelik – például a hónaljban és az ágyékban, az emlőmirigyek alatt, a karok és lábak redőin. Gyermekeknél többek között fontos a fej és a nyak, valamint a fülek mögötti terület gondos vizsgálata. [ 34 ]
Mielőtt belépnénk a lakásba, célszerű a tárgyakat és a ruhákat is átvizsgálni, mert a rovarok akár táskában vagy cipőn is bejuthatnak.
Az anaplazmózis fertőzés megelőzése érdekében ajánlott:
- kerülje az olyan helyeken való járást, ahol vérszívó rovarok élhetnek;
- ismerje a kullancsok megfelelő eltávolításának módját és az anaplazmózis fertőzés első jeleit;
- Szükség esetén mindenképpen használjon rovarriasztókat;
- Erdőben és parkban tett sétákhoz viseljen megfelelő ruházatot (hosszú ujjú, fedett boka és lábfej).
Előrejelzés
Az anaplazmózisban szenvedő betegek túlnyomó többségénél a prognózis pozitív. Általános szabály, hogy a betegek körülbelül 50%-a fekvőbeteg-kezelésre szorul. Egyes fertőzött embereknél a betegség önmagában gyógyul, de egyes fájdalmas tünetek csak egy idő után - néhány hónapon belül - tűnnek el.
A prognózis romlása hematológiai és neurológiai szövődmények kialakulásával figyelhető meg, ami jellemző az immunhiányos állapotokban, krónikus máj- és vesebetegségben szenvedő betegekre. A halálozási arány viszonylag alacsony. [ 35 ]
Általánosságban elmondható, hogy a patológia lefolyása és kimenetele a helyes diagnózistól, az antibakteriális és tüneti gyógyszerek időben történő beadásától függ. Mérsékelt és súlyos esetekben a betegeket fertőző betegségek kórházába helyezik. Fontos a beteg pihenésének, megfelelő higiéniájának és táplálkozásának biztosítása. A megnövekedett hőmérséklet és láz időszakaiban a beteg étrendjének rendkívül kíméletesnek kell lennie, mind mechanikailag, mind kémiailag, mind termikusan, minimalizálva a belekben erjedést és rothadást okozó termékeket. Ugyanakkor az étkezéseknek magas kalóriatartalmúaknak kell lenniük. Ágynyugalomra van szükség, amíg a hőmérséklet vissza nem tér a normális szintre, plusz még néhány napig. Fontos hatékony etiotróp szerek alkalmazása, amelyek fokozzák a szervezet specifikus és nem specifikus reaktivitását.
Ha a beteget későn vagy helytelenül kezelték, a betegség krónikussá válhat. Az anaplazmózison átesett személyeket 12 hónapig orvosi megfigyelés alatt tartják a dinamikájukat. A megfigyelés magában foglalja a fertőző betegségek specialistájának, terapeutának és szükség esetén neurológusnak a rendszeres vizsgálatát. [ 36 ]
Az anaplazmózison átesett szarvasmarhák átmenetileg immunissá válnak a fertőzéssel szemben. Ez az immunitás azonban nem tart sokáig: körülbelül négy hónapig. Ha egy vemhes nőstény átesett a betegségen, az utódai hosszabb ideig immunisak lesznek a fertőzéssel szemben a vérben lévő antitestek jelenléte miatt. Ha az utód megfertőződik, a betegség enyhébb lefolyású lesz.

