
Minden iLive-tartalmat orvosi szempontból felülvizsgáltak vagy tényszerűen ellenőriznek, hogy a lehető legtöbb tényszerű pontosságot biztosítsák.
Szigorú beszerzési iránymutatásunk van, és csak a jó hírű média oldalakhoz, az akadémiai kutatóintézetekhez és, ha lehetséges, orvosilag felülvizsgált tanulmányokhoz kapcsolódik. Ne feledje, hogy a zárójelben ([1], [2] stb.) Szereplő számok ezekre a tanulmányokra kattintható linkek.
Ha úgy érzi, hogy a tartalom bármely pontatlan, elavult vagy más módon megkérdőjelezhető, jelölje ki, és nyomja meg a Ctrl + Enter billentyűt.
A lép infarktusa
A cikk orvosi szakértője
Utolsó ellenőrzés: 04.07.2025
Egy összetett betegség – a lépinfarktus – olyan állapot, amelyben a szerv gócos szöveti elhalását észlelik. Az ilyen kóros folyamatot különböző tényezők provokálhatják, és nemcsak a lép, hanem a beteg egész teste is szenved.
A lép egyfajta szűrőként működik, és közvetlenül befolyásolja az immunrendszer állapotát. Sérülése esetén az összes belső rendszer működése romlik, és a beteg szinte azonnal érzi a problémát. Ennek a szervnek az infarktusa azonban veszélyes, mert kisebb károsodás esetén a tünetek gyakorlatilag hiányozhatnak. Miért fordul elő a rendellenesség, hogyan lehet megelőzni, felismerni és kezelni? Erről cikkünkből tájékozódhat.
Járványtan
A lép létfontosságú szerv, amely szükséges a normális immunvédelemhez és a vérképzéshez. Egy egészséges embernél a lép súlya körülbelül 150 g, hossza pedig körülbelül 11 cm. Ez a szerv nehezen tapintható, ami azt jelenti, hogy általában csak akkor tapintható, ha kórosan megnagyobbodott és túlnyúlik a bordaíven.
A lép fiziológiai funkciói a következők:
- mikroorganizmusok és antigének eltávolítása a keringési rendszerből;
- IgG, tuftsin és P faktor termelése;
- kóros eritrociták felhasználása, feldolgozása;
- embrionális vérképzés.
A lép a szervezetben lévő összes vérlemezke egyharmadának és nagyszámú neutrofilnek a raktáraként működik, amelyek fertőző patológiára vagy vérzésre válaszul termelődnek.
A lépinfarktus meglehetősen gyakori patológia, bár a betegség gócai a legtöbb esetben kicsik. Például az Egyesült Államokban a szerv összes betegségének előfordulási aránya 2-5% között van. A halálozás valószínűsége számos tényezőtől függ - különösen a szöveti nekrózis gócainak méretétől és számától. [ 1 ]
A patológia ugyanolyan gyakran fordul elő férfi és női betegeknél, de gyakrabban érinti a 60 év feletti időseket.
A lépinfarktus halálozási aránya nem haladja meg a 2%-ot.
A betegséget különböző profilú orvosok tudják kimutatni. Leggyakrabban gasztroenterológusok, terapeuták, hematológusok, sebészek, immunológusok és fertőző betegségek specialistái diagnosztizálják a patológiát. Leggyakrabban ezekhez a szakemberekhez fordulnak a betegek, amikor a rendellenesség első tünetei megjelennek.
Okoz lépinfarktus
Általánosságban elmondható, hogy a lépinfarktus a keringési vagy angiogén szövetek nekrózisának folyamata, amely trombózis, embólia vagy az erek elhúzódó görcsös állapotának következménye lehet. Amikor az artériákon keresztüli véráramlás megszakad, akut reakció lép fel szerviszkémia formájában, ami a lép egy részének vagy egészének elhalásához vezet.
A lépinfarktus okai lehetnek:
- maga a szerv betegségei (torzió, cisztás képződmények vagy más patológiák, amelyek az erekben fokozott nyomással, trofikus rendellenességekkel és ischaemiás folyamatokkal járnak);
- fertőző vagy parazita okozta elváltozások, fertőző toxikus sokk (keringési zavarok, szeptikus állapotok, érrendszeri görcs);
- a hasi szervek zárt vagy nyílt károsodása által bonyolított sérülések, a bordák integritásának károsodása (érrendszeri embolia kialakulása);
- szisztémás vagy gyulladásos jellegű érrendszeri patológiák, amelyek szűkíthetik az ér lumenét és elzárhatják az eret, trombus kialakulását okozva (a trombus megrepedése a lép ereinek embóliájához vezethet); [ 2 ]
- olyan szívbetegségek, amelyek negatívan befolyásolják a vérkeringés minőségét és hozzájárulnak a fokozott trombusképződéshez (endocarditis, szívhibák, aritmia, infarktusok); [ 3 ]
- vérképzavarok (felgyorsult véralvadás, szájon át szedhető fogamzásgátlók hosszú távú használata, vérszegénység stb.); [ 4 ]
- rosszindulatú vérbetegségek (leukémia, limfóma, malignus granuloma).
A lép infarktusa a szervartéria vagy annak mellékágainak teljes vagy hiányos elzáródása esetén figyelhető meg szűkület vagy elzáródás miatt. [ 5 ]
Kockázati tényezők
Az életkor a lépinfarktus kialakulásának egyik prognosztikai kedvezőtlen tényezőjének tekinthető, mivel a betegség sokkal gyakoribb az idősebb embereknél. A patológia legtöbb esetét 60 év feletti betegeknél diagnosztizálják.
A következő negatív tényezők szintén növelik a lépinfarktus kialakulásának kockázatát:
- a szív- és érrendszer betegségei vagy rendellenességei;
- veleszületett immunrendellenességek, immunhiányos állapotok;
- trombózisra való hajlam;
- érelmeszesedés;
- hematológiai betegségek.
Ha figyelembe vesszük az emberek életmódjával kapcsolatos kockázati tényezőket, akkor különösen a következőket lehet megjegyezni:
- dohányzó;
- nagy mennyiségű hús és zsíros ételek jelenléte az étrendben;
- kis mennyiségű folyadék és tiszta víz fogyasztása;
- túlsúly;
- alkoholfogyasztás.
A fent említett tényezők semlegesítése segíthet megelőzni a lépinfarktus kialakulását.
Bizonyos esetekben az orvosok nem tudják megállapítani a betegség valódi okát, mivel a patológiát egyszerre több kedvezőtlen tényező is kiválthatja, és nem lehet közülük egyetlen egyet sem kiemelni. [ 6 ]
A betegség leggyakrabban a szív- és érrendszeri betegségekkel, tífuszos betegségekkel, belső szervek traumás sérüléseivel és mitrális stenosissal társul.
Pathogenezis
A lép egy fontos, de mégis kevéssé tanulmányozott emberi szerv. A gyomor közvetlen közelében található, a bal oldalon a rekeszizom alatt.
A lép alapvető funkcionális célja, hogy megakadályozza a fertőzés bejutását a szervezetbe, részt vegyen a véralvadási folyamatokban és megtisztítsa a véráramot a mérgező komponensektől.
Hogyan alakul ki egy olyan rendellenesség, mint a lépinfarktus? Provokáló tényezők (különösen az erek spasztikus összehúzódása, embólia okozta elzáródás) hatására a szerv oxigénszállítása romlik. A szövetek hosszan tartó oxigénhiánya a szövetek egy részének (ha az artéria ágai érintettek), vagy a teljes lépnek (ha az alap artériás törzs érintett) az elhalását vonja maga után, amely halványsárgás árnyalatot és gyulladásos folyamat jeleit kapja.
Bármelyik lép erei épségének megsértése infarktust okozhat. A károsodott artériás véráramlás hátterében a kollaterális keringés továbbra is működik, és túlzott nyomás nehezedik az érfalakra. Ennek eredményeként a membránok károsodnak, és vérzés lép fel. A szervszövet vörös, "véres" árnyalatot kap, elhalásos zónák és infiltrátumok jelennek meg. A lép infarktusa jelentősen rontja a működését, az immun- és endokrin folyamatok zavart szenvednek, és az eritroleuko-limfopoézis is szenved.
Tünetek lépinfarktus
A lépinfarktus klinikai képe nagymértékben változhat: a kis vagy egyetlen elváltozással rendelkező betegeknél egyáltalán nem jelentkezhetnek tünetek, míg a nagy vagy többszörös elváltozások akut, fájdalmas tünetekkel jelentkezhetnek. [ 7 ]
Az egyik leggyakoribb tünet a has bal felső szegmensében lokalizálódó fájdalom. Egyéb gyakori tünetek közé tartozik a láz, hidegrázás, a bal váll területére kisugárzó mellkasi fájdalom, hányinger és hányás.
A tünetek súlyossága közvetlenül összefügg a kóros folyamat mértékével. Enyhe esetekben a lépinfarktus egyáltalán nem jelentkezik, vagy állandó fáradtsággal és általános rossz közérzettel jelentkezik: mivel ezek a tünetek korántsem specifikusak, gyakran figyelmen kívül hagyják őket, vagy más meglévő betegségeknek tulajdonítják őket.
Bonyolultabb esetekben az első jelek inkább indikatívak:
- akut fájdalom a lépnyúlvány területén, vagy a has bal oldalán, néha a bal karba (vállba) sugárzik;
- a testhőmérséklet emelkedése;
- általános mérgezés jelei;
- diszpepszia (hasmenés, hányinger stb.);
- megnövekedett pulzusszám.
Masszív lépinfarktus esetén éles, szúró vagy vágó fájdalom jelentkezik a bal oldalon a bordák alatt, amely a lapocka, a derék és a bal mellkas területére sugárzik. A rekeszizom mozgékonysága csökken, a hasmenést székrekedés váltja fel, és fokozódnak a mérgezés jelei. Tapintásos vizsgálat során megnagyobbodott és fájdalmas lép észlelhető.
A szövődmények (számos tályog, vérzés, pszeudocisztikus képződmények) kialakulásával a klinikai kép bővül és romlik.
Forms
Az orvostudományban a következő típusú lépinfarktusokat különböztetik meg:
- A kár mértéke szerint:
- kis fókuszpont;
- kiterjedt.
- A kóros gócok száma szerint:
- többes szám (számos);
- egyetlen.
- Etiológiai tényező szerint:
- nem fertőző;
- fertőző (szeptikus).
A lép parenchyma károsodásának típusától függően az infarktus a következő típusokra oszlik:
- A lép ischaemiás infarktusa, vagy fehér infarktus, a szerv fő artériájának vagy ágainak elzáródása esetén alakul ki, amelyek a parenchyma vérellátását biztosítják. Abban az esetben, ha a kialakuló patológiára adott reakció számos "bypass" véráramlási út kialakulása, az érrendszer elveszíti töltelékét és összeomlik. Mikroszkóposan ez a szövetek sápadtságaként és sárgulásaként, a perifériás terület gyulladásos beszűrődése általi korlátozásaként jelentkezik.
- A lép vérzéses infarktusa, vagy vörös infarktus, a fő artériás ér elzáródása és a kapillárisok vérrel való túltelítettsége következtében alakul ki. Az elhalt szövetek vérrel telítettek, ami élénkvörös színükben nyilvánul meg. A patológia kialakulásának másik tényezője lehet a vénás pangás, a véráramlás zavarával. A rendellenesség mikroszkopikus jelei a következők: eritrocita hemolízis, infiltrátumok és nekrotikus területek.
Komplikációk és következmények
A klinikai kép intenzitása a lépszövet károsodásának mértékétől függ. A kisebb lépinfarktusok gyakran semmilyen módon nem manifesztálódnak, és nem okoznak bonyolult tüneteket. Nagy kóros gócok és nagyméretű szöveti nekrózis esetén a beteg állapota romlik, fájdalom szindróma és mérgezés alakul ki:
- a bal oldali bordák alatt nehézségérzet tapasztalható;
- fájdalom jelentkezik (tompa, éles – a sérüléstől függően);
- az emésztési folyamat zavart szenved (diszpepszia, puffadás, hányás stb.);
- a légzés nehézzé válik;
- a pulzus felgyorsul;
- a testhőmérséklet emelkedik (magas szintre).
Lehetséges a szerv megnagyobbodása - splenomegalia, amely már a kezdeti orvosi vizsgálat során kimutatható.
Ha a nekrózis területe fertőzötté válik, gyulladásos folyamat alakul ki, egy különálló üreg alakul ki, amelyben gennyes tömegek halmozódnak fel. Az ilyen szövődményt tályognak nevezik. A tályog klinikai képe erős mérgezési szindrómában nyilvánul meg, és prognózisa nagyon kedvezőtlen: időben történő kezelés hiányában a beteg halálának valószínűsége közel 100%. [ 8 ]
Amikor egy tályog spontán megnyílik a hasüregbe, peritonitis és szepszis alakul ki.
A vérzéses infarktust bonyolíthatja a vérzés, valamint a nagy álciszták képződése.
Diagnostics lépinfarktus
A diagnosztikai intézkedések alapos orvosi vizsgálattal kezdődnek: tapintásos vizsgálatot végeznek, anamnézist gyűjtenek. Minden esetben további diagnosztikára van szükség ultrahang, röntgen, mágneses rezonancia képalkotás formájában. Laboratóriumi diagnosztika is kötelező.
Az előzetes vizsgálat után az orvos laboratóriumi vizsgálatokat ír elő:
- általános és biokémiai vérvizsgálatok;
- általános vizeletelemzés;
- PCR bizonyos típusú vírusok (hepatitis B és C, citomegalovírus stb.) kimutatására.
Néha a PCR mellett immunogramot is felírnak - egy komplex elemzést az immunrendszer állapotának felmérésére. A tesztek azonban nem minden esetben informatívak. Masszív szövetkárosodás és fertőző-gyulladásos reakciók esetén a vérképzési folyamatok elnyomása észlelhető, az ESR emelkedik, és vérszegénység jelei mutatkoznak.
Az alapvető diagnosztikai módszer a tapintás. Normális esetben a lép nem tapintható, és maga az eljárás fájdalommentes. Szívroham esetén a tapintást kellemetlen érzések kísérik, lépmegnagyobbodás - a szerv megnagyobbodása - észlelhető. A beavatkozást általában két pozícióban végzik: a beteg a hátán fekszik, majd a bal oldalán fekszik, jobb lábát behajlítva és a hasához húzva. Ebben az esetben a jobb kezet a fej mögé, a behajlított bal kezet pedig a mellkasra helyezik. A tapintással egyidejűleg ütőhangszereket is végeznek, ami lehetővé teszi a szerv méretének meghatározását.
A részletek tisztázása érdekében instrumentális diagnosztikára van szükség:
- mágneses rezonancia képalkotás;
- komputertomográfia vagy multispirális CT;
- ultrahangvizsgálat;
- biopszia a biopszia további szövettani vizsgálatával.
Az MRI az egyik leginformatívabb diagnosztikai módszer. Az eljárás nem igényel különleges előkészületeket. Terhesség alatt, valamint pacemaker, fém implantátumok, protézisek jelenlétében azonban az MRI ellenjavallt.
A röntgenvizsgálatok közül a CT, vagyis a komputertomográfia a leginformatívabb. A beavatkozásra érdemes egy kicsit felkészülni: a diagnózis előtt 4 órával ne fogyasszon ételt, és két nappal előtte zárja ki az étrendjéből a gázképződést fokozó ételeket (káposzta, borsó stb.). A CT-vizsgálat megtagadható terhes nőktől, súlyos szív- és érrendszeri betegségben szenvedő betegektől vagy elhízásban szenvedő betegektől. [ 9 ]
Az ultrahangvizsgálatot előzetes előkészítéssel végzik (mint a CT előtt), azonban sürgősségi diagnosztika is megengedett. Az ultrahang fő előnye a megbízható és gyors eredmény, amely nem igényel további dekódolást.
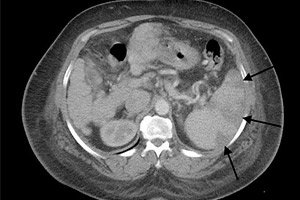
Lépinfarktus ultrahangon
A lép egyike azon szerveknek, amelyek ultrahangvizsgálat során jól definiálhatók. A lép parenchymájának nagyobb az echogenitása, mint a közeli vesének, de echogenitása megközelítőleg hasonló a májszövetéhez.
Egészséges embernél a szerv hossza 8-13 cm lehet, vastagsága akár 4,5 cm is lehet (néha akár öt). Meglehetősen gyakori jelenség a további léplebenyek, amelyek azonban leggyakrabban nem rendelkeznek jelentős klinikai jelentőséggel.
Lépinfarktus esetén az ultrahangkép a kezdeti stádiumban nem változhat. Azonban a kóros folyamat előrehaladtával egy hipoekogén zóna alakul ki, amely az infarktusgóc. Idővel ez a zóna hiperekogénné válhat. Csökken, és egy kis hiperekogén terület megjelenését ölti magára. Az infarktus területén fellépő vérzés esetén a kép megváltozik: a góc ismét hipoekogén megjelenést ölt, vagy hiper- és hipoekogén területek kombinációját képezi. Ismétlődő infarktusok esetén a lép méretének csökkenése figyelhető meg, számos, a korábbi sérülésekből származó hiperekogén zóna maradhat meg.
Megkülönböztető diagnózis
A lépben jelentkező fájdalom egyszerre több hematológiai és egyéb patológia fontos kezdeti jelének tekinthető, ezért gondos diagnózist igényel, beleértve a differenciáldiagnózist is.
A tapintás és vizsgálat során számos pontra kell figyelni. Így a szerv légzési elmozdulásai lehetővé teszik a lép patológiájának azonosítását a vesékben vagy a hasnyálmirigyben lévő daganatos folyamatokból. Enyhe lépmegnagyobbodás esetén a betegeket jobb oldalon fekvő helyzetben vizsgálják.
Ha a betegség etiológiája nem egyértelmű, vagy ha a beteg túlsúlyos, elsősorban az ultrahang eredményeire támaszkodnak, amelyek bemutatják az érintett szerv szerkezeti képét. A komputertomográfia és a lépszcintigráfia szintén megbízható kutatási módszereknek számít. [ 10 ]
Fontos a lép méretére összpontosítani. A fertőző és gyulladásos ödémákat gyakran a szerv puha állaga kíséri, a megnövekedett sűrűség és feszesség pedig hosszú távú patológiákra utalhat.
Általánosságban elmondható, hogy a differenciáldiagnózist a következő betegségekkel végzik:
- keringési zavarok (portális hipertónia szindróma);
- fertőző és gyulladásos folyamatok;
- autoimmun patológiák, granulomatózis;
- hemolitikus anémia;
- tumorfolyamatok a lépben, cisztás képződmények, áttétek;
- nyirokdaganat-neoplázia;
- mieloid neoplázia;
- amiloidózis.
A bakteriális fertőzések közül differenciálódás szükséges a tífusz, a miliáris tuberkulózis, a brucellózis, a leptospirózis és a Lyme-kór esetében.
A vírusfertőzések közül ki kell zárni az A, B és C hepatitiszt, a fertőző mononukleózist, a citomegalovírust és az AIDS-et.
Különös figyelmet kell fordítani a parazitafertőzések, például a malária, a leishmaniasis és a Chagas-kór diagnosztizálására.
Kezelés lépinfarktus
A lépinfarktus lappangó, tünetmentes lefolyása (ez az esetek túlnyomó többsége) nem igényel műtétet. A beteget megfigyelés alatt tartják, és szükség esetén gyógyszeres kezelést írnak fel:
- fájdalomcsillapítók;
- véralvadásgátlók;
- nem szteroid gyulladáscsökkentő gyógyszerek;
- tüneti gyógyszerek. [ 11 ]
Néhány, izolált tályoggal rendelkező beteg perkután drenázson esik át, majd antibiotikum-terápián.
Kiterjedt lépinfarktus és számos tályog, vérzés és kifejezett pszeudociszta formájában jelentkező szövődmények kialakulása esetén sebészeti beavatkozást végeznek – a szerv teljes vagy részleges reszekcióját.
A műtét elvégezhető hagyományos hozzáféréssel (tervezett vagy sürgősségi, a helyzettől függően) vagy laparoszkópiával. A második esetben ultrahanggal vagy rádiófrekvenciás ablációval választják szét a parenchymát.
Amennyiben lehetséges, a sebész csak a lép sérült részét távolítja el, megőrizve annak működését. Ez csökkenti a posztoperatív szövődmények kockázatát és felgyorsítja a felépülési időszakot.
A műtét után a betegnek helyreállító és rehabilitációs gyógyszeres terápiát írnak fel. A fő gyógyszerek ebben az időszakban a fájdalomcsillapítók (Spazmalgon, Analgin), a fokozott trombusképződést gátló gyógyszerek (Warfarin), nem szteroid gyulladáscsökkentők (Ibuprofen), antibiotikumok (Ceftazidim, Eritromicin) és immunstimulánsok.
Sebészeti kezelés
A lépinfarktus sebészeti beavatkozását splenectomia (laparoszkópos splenectomia vagy a szerv teljes eltávolítása) vagy reszekció képviselheti - egy szervmegőrző műtét, amely magában foglalja a funkcionálisan képes szövet egy részének megőrzését.
A laparoszkópos splenectomia egy modern sebészeti beavatkozás, amelynek számos előnye van:
- nincs szükség nagy bemetszésekre, így a műtét után nincsenek látható hegek;
- minimális szövetkárosodás;
- folyamatos videomegfigyelés a művelet során;
- gyors felépülési időszak minimális szövődménnyel és alacsony fájdalom szindrómával.
A lép eltávolítása összetett sebészeti beavatkozásnak tekinthető, amely nemcsak magasan képzett személyzetet, hanem technikailag felszerelt kórházi és működési feltételeket is igényel. A laparoszkópia során nemcsak a beteg szerv eltávolítása lehetséges, hanem egyidejűleg biopszia is elvégezhető (ha szükséges).
A kezelési módszer kiválasztása a kezelőorvosra marad, a diagnosztikai eredmények alapos tanulmányozása után. [ 12 ]
A splenectomia után a lép funkcióit a csontvelő és a máj veszi át. A beteg speciális diétát, testmozgást és kötést ír elő.
A posztoperatív felépülési időszak a következő gyógyszerek szedését foglalja magában:
- fájdalomcsillapítók és görcsoldók (Spazmalgon, Ketorol);
- antibiotikumok (makrolid sorozat, cefalosporinok, fluorokinolonok);
- nem szteroid gyulladáscsökkentő gyógyszerek (Ibuprofen);
- fibrinolitikumok (fibrinolizin);
- véralvadásgátlók (heparin);
- az immunrendszer támogatására szolgáló szerek (interferonok, Immunorix).
A splenectomia után a betegek immunrendszere élesen gyengül, ezért azt tanácsolják nekik, hogy korlátozzák a társadalmi aktivitást, kerüljék a zsúfolt helyeket, és ne használják a tömegközlekedést a lehetséges fertőzés megelőzése érdekében.
Megelőzés
A lép egészséges állapotának fenntartására irányuló megelőző intézkedések általában egyszerűek: megfelelő táplálkozás és egészséges életmód. Ez a szerv jobban fog működni rendszeres testmozgással, valamint szisztematikus légzőgyakorlatokkal:
- Gyakorold a hasi légzést, vegyél mély lélegzetet. Helyezd a kezeidet a napfonat területére, húzd befelé a hüvelykujjaidat és a kisujjaidat, és a maradék ujjaid hegyével irányítsd a plexus középső része felé. Nyomd meg az ujjaiddal, és kilégzés közben mondd ki a "huuu"-t.
- Állj lazán, a lábaid vállszélességben legyenek. Lélegezzünk be és ki lassan, nyugodtan. Belégzéskor a karokat keresztezzük és a mellkashoz emeljük. Kilégzéskor az egyik kart tenyérrel felfelé emeljük, a másikat tenyérrel lefelé engedjük le (mintha kitágítanánk a teret). Ezután a karokat ismét keresztezzük mellkasmagasságban, és a gyakorlatot megismételjük a sorrendet változtatva. A gyakorlat során kilégzéskor ejtsük ki a "huuu" szót.
- Belégzéskor emeld előre a karjaidat, a csuklóidat fejmagasságban keresztezve. Kilégzéskor engedd le a karjaidat.
A testmozgás mellett fontos, hogy ne öngyógyítsunk semmilyen fájdalmas tünet esetén, és időben kérjünk orvosi segítséget.
Az orvos időben történő látogatása lehetővé teszi a probléma korai szakaszban történő megoldását minimális veszteségekkel és zavarokkal.
Milyen ételek károsíthatják a lépet? Ezek az állati zsírok, só, csípős fűszerek, alkohol, szintetikus tartósítószerek és aromaanyagok. Előnyben kell részesíteni a zöldséges ételeket, az alacsony zsírtartalmú tejtermékeket és a folyékony kásákat. Különösen előnyösek a céklából, káposztából, almából, avokádóból, gránátalmából, diófélékből, mézből és savanyú bogyós gyümölcsökből készült ételek. Általánosságban elmondható, hogy a megfelelően szervezett étrend segít megvédeni a saját egészségünket számos olyan problémától, amelyek látszólag nem az étkezési preferenciáinktól függenek. Káros a túlevés és a sok finomított cukor fogyasztása. Egyébként az elhízás az egyik kockázati tényező számos kóros állapot, köztük a lépinfarktus kialakulásában. [ 13 ]
A kiszáradás és a napi folyadékhiány sem kevésbé káros. Hasznos mind a sima tiszta vizet, mind a gyümölcs- és bogyós kompótokat, gyümölcsitalokat, természetes leveket és gyógyteákat inni.
A lépet védeni kell a sérülésektől, és a szervezetben zajló minden fertőző folyamatot azonnal kezelni kell.
Előrejelzés
A betegség kimenetele a károsodás mértékétől, a diagnosztikai és terápiás intézkedések időszerűségétől függően változhat. Ha kis lépinfarktusról van szó, akkor korai orvosi ellátással és hozzáértő kezeléssel magabiztosan beszélhetünk kedvező prognózisról. A szöveti nekrózis területén heg képződik. Az ischaemiás terület gyakran meglágyul, majd álciszta alakul ki.
Ha a lépinfarktus jelentős méretű, és szövődményei cisztás vagy tályogos folyamat formájában jelentkeznek, akkor fennáll a fertőzés terjedésének és a szepszis kialakulásának veszélye. Ilyen események esetén sürgősségi orvosi ellátást kell nyújtani. Ha ez nem történik meg, a beteg meghal.
A szerv növekvő diszfunkciója gyakran a lépinfarktus sebészeti kezelésének indikációjává válik. Azonban még a splenectomia után is jelentősen megnő a bakteriális fertőző patológiák, köztük a szepszis kialakulásának kockázata, mivel a lép nélküli betegek immunvédelme súlyosan károsodott. Ezenkívül a vérképben tartós, élethosszig tartó változások jelentkeznek - különösen a leukociták, retikulociták és vérlemezkék száma nő.

